A demanda pelo clareamento dental é cada vez mais crescente. Não somente pela questão da saúde, mas pela vontade do paciente de se livrar da vergonha de sorrir em público, de se sentir mais atraente ou simplesmente de ter um sorriso mais bonito.
O dente pode escurecer devido a fatores externos ou internos. Entre os externos está o consumo contínuo de alimentos ricos em corantes (ex.: chás, cafés, molhos) que podem alterar a cor ao longo do tempo. Já os fatores internos podem ser fisiológicos ou não, como alterações da estrutura dos dentes, uso de alguns medicamentos ou substâncias que afetam a formação do dente.
O clareamento é indicado para quem se sente insatisfeito com a coloração dos seus dentes. É importante, no entanto, procurar a avaliação do seu dentista. Assim, ele poderá indicar o tipo de tratamento mais adequado e eficiente, que depende do histórico, coloração e expectativa de cada pessoa.
Mas o tratamento é contraindicado em alguns casos, como quem tem muita sensibilidade nos dentes, quem tem muitas restaurações (já que ele não age sobre a resina), quem possui manchas causadas pelo uso do antibiótico tetraciclina, gestantes e menores de 16 anos.
Os peróxidos de carbamida e hidrogênio penetram no dente e reagem com os pigmentos responsáveis pelo escurecimento, quebrando-os em moléculas menores que interagem com a luz de maneira diferente, resultando em dentes mais claros.
Existem três tipos de clareamento:
Sob a orientação do seu dentista, o paciente realiza o clareamento em casa com moldeiras. Dura em média de 3 a 4 semanas, com o uso diário do gel durante 30min a 4h, conforme indicação.
O dentista realiza o clareamento em seu consultório. Pode levar até 3 sessões, de aproximadamente 45 a 60 minutos cada, para ser finalizado.
O clareamento no consultório é associado à técnica caseira. Pode durar, em média, 2 semanas de tratamento.
O custo do tratamento depende da necessidade de cada paciente e de diversos fatores como: coloração dos dentes, se o clareamento será feito em casa ou no consultório (ou em ambos) e de quão branco você quer deixar o seu sorriso. Por isso é fundamental fazer uma avaliação com o seu dentista antes de iniciar o clareamento.
A incidência de sensibilidade depende muito de cada paciente. Quando existente é facilmente solucionada com produtos específicos e, caso seja necessário, o dentista pode utilizar técnicas para maximizar o conforto.
É importante o uso de uma pasta de dente para dentes sensíveis e de um enxaguante bucal com flúor para minimizar os impactos da sensibilidade dentinária. A pessoa precisa, também, ter cuidado com a alimentação.
Isso porque os dentes ficam mais permeáveis e, dessa forma, a chance de absorver os pigmentos de determinados alimentos é maior. Entre as comidas proibidas estão: suco de uva, vinho tinto, refrigerantes à base de cola, café, chás e beterraba. Além disso, o cigarro é outro vilão do clareamento, pois a nicotina amarela os dentes.
Ao contrário do que muitos pensam, o tratamento ortodôntico não termina com a retirada do aparelho ortodôntico fixo. Seu sucesso depende também do uso de uma contenção ortodôntica. Como o próprio nome diz, este aparelho é utilizado para conter os dentes na sua nova posição. Assim, os pacientes conseguem a estabilidade do resultado que foi obtido à longo prazo.
Quando usamos o aparelho ortodôntico, nossos dentes são "empurrados" para uma nova posição. Após a remoção deste aparelho, os dentes apresentam um grande potencial de voltar à sua posição inicial, pois as fibras que suportam os dentes são elásticas e tem memória. Para eles permanecerem no lugar correto é necessário o uso da contenção. O tempo de duração para essa fase final do tratamento ortodôntico depende do grau de severidade e do tipo de má oclusão que existia no início.
Existem vários tipos de contenção, e é o seu ortodontista quem irá identificar qual será a melhor para você. Na grande maioria dos casos, os especialistas escolhem uma contenção fixa inferior e um aparelho móvel superior. Isso acontece porque uma contenção fixa superior pode interferir na oclusão, criando problemas bucais mais graves.
Na maxila (arco dentário superior) a contenção mais utilizada é uma placa removível confeccionada com acrílico e sustentada por segmentos de fios ortodônticos de grosso calibre – chamada de Placa de Hawley. Outra opção é uma contenção invisível semelhante ao aparelho dentário Invisalign. Na mandíbula (arco dentário inferior), a contenção mais utilizada é fixa e conhecida como 3x3. Ela é confeccionada com um fio ortodôntico contornado e colado à superfície lingual dos dentes incisivos inferiores.
Para essa última fase ter bons resultados é necessário seguir rigorosamente as instruções do ortodontista, manter a higienização adequada diariamente e a manutenção do aparelho. Caso deseje agendar uma consulta, clique aqui.
Ter medo de dentista ainda é algo comum hoje em dia, independente da idade do paciente. Os motivos para esse medo surgir vão de crianças que cresceram ouvindo seus pais falarem que não gostavam de ir ao consultório até experiências negativas já durante a fase adulta. O importante é não deixar que isso atrapalhe a sua saúde bucal.
O primeiro passo para vencer esse desconforto é admitir que ele existe, e entender que não há nenhuma razão para ficar envergonhado por isso. Muitas pessoas ao redor do mundo compartilham desse mesmo problema e é fundamental não deixar isso prejudicar gravemente a sua saúde e capacidade de sociabilização.
Aqui vão algumas dicas da Dra. Ana Karina para você combater o medo de dentista!
Essa é a parte mais importante do tratamento, principalmente se você já teve alguma experiência desagradável com tratamentos antes. Se necessário, procure um especialista com quem você se sinta mais à vontade.
Logo na primeira consulta exponha seus receios e inseguranças. É importante que o dentista esteja ciente do seu medo para aliviar a sua tensão. Você não está sozinho, e os pacientes costumam ficar mais tranquilos quando admitem essa dificuldade.
Se você enfrenta um grande desconforto com o tratamento, não o “esprema” entre um compromisso e outro. Assim, a situação será menos estressante. Marque um horário menos sobrecarregado e chegue ao consultório do seu dentista relaxado.
Hoje em dia os tratamentos não são mais dolorosos e demorados como antigamente. Reconhecer essas melhorias pode ajudar a aliviar seu medo. Peça ao dentista que te explique cada passo do procedimento e combine um sinal para que ele interrompa a ação caso você sinta dor.
Visite seu dentista pelo menos duas vezes anualmente. A assiduidade, somada a higiene bucal correta, costuma reduzir a necessidade de intervenções mais invasivas, além de tornar mais comum algo que antes era temível.
Se você ainda sente vergonha de usar aparelho, baixe o nosso e-book gratuito e descubra como um sorriso mais harmônico pode transformar a sua saúde e bem estar. Clique aqui.
A gengivite é uma inflamação na gengiva que se não for tratada pode atingir o osso que suporta os dentes, chamado de osso alveolar. Ela é também o estágio inicial da doença periodontal.
A sua principal causa é o excesso de placa nos dentes. Caso a placa não seja removida através da escovação ou uso diário do fio dental, ela se acumula e se transforma em tártaro, o que facilita a retenção de mais placa. O acúmulo de tártaro irrita a mucosa da gengiva causando a gengivite.
Nem sempre a doença periodontal apresenta dor como um dos seus sintomas, então é importante estar atento (a) a:
Existem três estágios da doença periodontal:
Remover a placa bacteriana é a chave para prevenir a doença periodontal e melhorar a saúde bucal. Por isso é fundamental escovar os dentes e usar o fio dental diariamente. Ter uma alimentação correta, evitar cigarros e visitar o seu dentista regularmente também são formas de prevenir a doença periodontal.
Caso ela esteja em um estágio mais avançado, raspagem e alisamento radicular podem ser realizados para tratar as bolsas periodontais infectadas e a diminuir assim a inflamação da gengiva. Uma raspagem supragengival feita pelo seu dentista é a única forma de remover a placa que se calcificou e se transformou em tártaro (cálculo dental).
Cárie é uma doença infecciosa oral, de origem bacteriana, que se caracteriza pela destruição localizada do esmalte dos dentes. A nossa boca possui vários tipos de germes que em contato com a saliva e outros componentes provindos de ácidos e açúcares podem se transformar em cáries.
Embora essa doença seja mais comum em crianças, adultos também estão sujeitos a ela, principalmente quando sofrem de xerostomia (boca seca). A cárie constitui um sério problema, e se não for tratada pode destruir o dente do paciente. Se a cárie atingir um nervo, pode resultar em um abscesso: uma área de infecção na ponta da raiz do dente. O abscesso só pode ser tratado através de canal, de cirurgia ou da extração do dente.
A cárie acontece pela falta de higiene oral ou uma higiene inadequada. Hábitos alimentares, flúor e hereditariedade são alguns fatores que aumentam a incidência do problema. Existem três tipos de cárie:
Para evitá-las, siga as dicas abaixo. Caso você possua cáries, agende uma avaliação com a doutora Ana Karina, clique aqui.

Não existe um limite de idade para usar aparelho. Contanto que as suas gengivas e dentes estejam saudáveis, você é um candidato perfeito para o tratamento. Os aparelhos atuais são mais discretos e tem preços mais acessíveis, encorajando mais pessoas a iniciarem o tratamento em busca de um sorriso melhor. Manter os dentes saudáveis contribuem não só para uma aparência mais harmônica, mas também para o bem estar geral. Um sorriso bonito aumenta a sua autoestima e traz bons frutos para a vida pessoal.
A ortodontia tem como foco alinhar os dentes, aperfeiçoando o sorriso e tornando a boca mais saudável. Para disfarçar os dentes tortos, pacientes em geral falam e sorriem menos. Ambas as situações podem piorar seu desempenho social e profissional. Por isso é importante buscar um tratamento adequado. Atualmente, os tratamentos ortodônticos duram menos tempo do que há alguns anos, além de serem mais discretos, doerem menos e serem mais baratos.
Conheça abaixo os tipos de aparelhos ortodônticos que existem hoje.
São aparelhos fixos ou móveis, que visam: obter mais espaços para os dentes permanentes, correção de mordidas e atenuar discrepâncias existentes nos maxilares.

É composto de aparelhos metálicos, responsáveis pelo alinhamento e nivelamento dos dentes superiores e inferiores e também pela correção das arcadas.

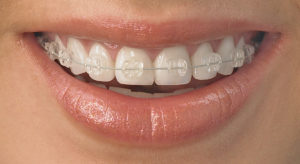
É composto por brackets que eliminam o uso de ligaduras elásticas e metálicas. Com esta técnica, o tempo de tratamento é menor dando maior conforto ao paciente.
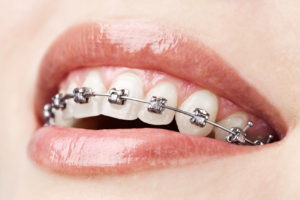
A ortodontia estética mais conhecida utiliza aparelhos cerâmicos que imitam a cor do dente através de sua translucidez. É uma boa opção para quem quer um tratamento discreto.
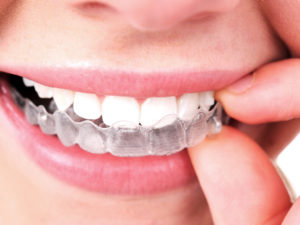
Feitos de acrílico transparente, são desenvolvidos para realinhar os dentes. Mais discretos que os aparelhos convencionais, devem ser removidos para comer e fazer a limpeza bucal.
Ninguém está imune aos problemas dentais. É recomendado fazer visitas regulares ao dentista para monitorar sua saúde bucal e da sua família. Agende sua avaliação, clique aqui.
Pais costumam ter muitas dúvidas quando o assunto é o cuidado com a dentição das crianças pequenas. As perguntas mais frequentes são: Quando eu devo levar meu filho ao dentista pela primeira vez? E se ele precisar usar um aparelho ortodôntico, qual a idade mais adequada para iniciar o tratamento? Ele pode usar aparelho? Todas essas questões podem ser respondidas por um profissional odontológico. Por isso é importante levar seus filhos ao dentista assim que os dentes deles começarem a crescer. O acompanhamento de um profissional é fundamental para evitar futuros problemas bucais, que poderiam acarretar problemas de saúde mais sérios com o tempo, como cáries e doenças periodontais.
A primeira visita do bebê ao dentista deve ocorrer logo após o nascimento dos seus primeiros dentes, que acontece entre 6 meses e 2 anos de idade. Nessa fase, nascem os molares decíduos, que são os dentes posteriores usados na mastigação. Com eles, a criança ganha capacidade de triturar alimentos mais consistentes. Os dentes de leite são importantes porque mantêm o espaço apropriado para a erupção dos dentes permanentes. Se um dente de leite cai antes da hora, o espaço fecha-se e o dente permanente pode não nascer. Entre três e quatro anos a criança já deve estar fazendo visitas periódicas ao dentista. Essa também é a idade correta para fazer o seu filho parar de chupar o polegar ou a chupeta. Esses hábitos podem causar dentes tortos ou apinhados, deformação da arcada dentaria, além de problemas de oclusão.
Em geral, aos seis anos, os dentes de leite começam a cair, e os permanentes a aparecer. Esse período, conhecido como dentição mista, ocorre até os doze anos de idade. O momento mais apropriado para procurar um ortodontista é a partir de 5 a 6 anos de idade. É nessa época que o profissional avalia se o crescimento ósseo está equilibrado e se há problemas na oclusão. Com essa idade seu filho já está mais independente, então você deve incentivá-lo a alimentar-se corretamente, escovar os dentes pelo menos três vezes ao dia e usar o fio dental regularmente. Crianças com dente de leite, antes ou durante o período da dentição mista, já podem usar aparelhos ortodônticos, principalmente para corrigir a falta de espaço para o nascimento dos dentes permanentes. Fazer essa avaliação cedo é crucial para prevenir outros problemas dentais, e tornar o tempo de tratamento mais curto.
Crianças que corrigem os dentes mais cedo se sentem mais confortáveis com o próprio sorriso, o que beneficia o desenvolvimento social, tanto na escola quanto em casa, além de melhorar a autoestima. Se você deseja saber mais sobre como cuidar da saúde bucal do seu filho, consulte o nosso Guia Completo de Dentição Infantil, clique aqui.
A disfunção temporomandibular (DTM) é uma alteração funcional na estrutura que liga a mandíbula ao crânio. Essa estrutura é conhecida como Articulação Temporomandibular (ATM), e sua disfunção atinge grande parte da população. A ATM é formada por tecidos ósseos, disco articular, músculos, ligamentos e capsula articular e é responsável pelos movimentos da mandíbula. Colocando os dedos indicadores na face à frente dos ouvidos e ao fazer o movimento de abrir e fechar a boca é possível localizar a ATM. Sentir dor ao toque, estalos, limitação na abertura da boca, incômodo ao comer algo são indicativos de DTM, pois esta compromete a função mastigatória, a deglutição e a fala, além de gerar dores de cabeça.
Os principais sintomas da disfunção temporomandibular são ruídos articulares, como estalido e crepitações, desvios mandibulares na abertura e fechamento da boca, cansaço dos músculos que abrem e fecham a boca, dor no ouvido (incluindo diminuição da audição ou zumbido), na cabeça, na face e no pescoço, rangimento dos dentes durante o dia e/ou a noite, limitação para a abertura da boca e desgastes dentais.
A DTM é multifatorial, não tem apenas uma causa específica, entre algumas das suas motivações estão: estresse emocional, postura inadequada, hábitos parafuncionais como o bruxismo (ato de ranger os dentes friccionando os superiores contra os inferiores durante o dia ou à noite involuntariamente), o apertamento dental, mascar chiclete, roer unha, e pode ser causada também por doenças degenerativas infecciosas, como osteoartrite, osteoartrose e artrite reumatoide.
Quando a causa da DTM é de origem oclusal, as formas de tratamento são a ortodontia, a cirurgia ortognática e reabilitação oclusais extensas.
Contudo, quando a causa é de origem psicológica é importante o controle do estresse emocional e realizar terapias de suporte. A principal forma terapêutica é a instalação da placa miorrelaxante. O que ajuda a diminuir a hipersensibilidade muscular, estabiliza a mandíbula e descomprime a articulação tempromandibular (ATM).
O maior problema é quando a disfunção está ligada a alteração das estruturas da ATM, pois os procedimentos cirúrgicos podem ser a única opção de tratamento. Alguns desses procedimentos são: a artrocentese, a artroscopia e a cirurgia de reparação da articulação.
Outras técnicas também podem ser utilizadas para diminuir a dor, como por exemplo:
A pratica de exercícios físicos ajuda aliviar a tensão. Massagem corporal, Yoga e acupuntura são boas técnicas auxiliares. Evitar a auto medicação, enquanto não puder comparecer a uma consulta.
Se você suspeita que é portador de DTM ou outra condição de Dor Orofacial, marque uma avaliação. Ana Karina Motta é especialista em DTM: clique aqui.
Respirador Bucal é o indivíduo que substitui o padrão correto de respiração nasal por um padrão bucal ou misto (buconasal). A respiração bucal é inadequada e pode afetar progressivamente o desenvolvimento físico e psíquico do paciente, além de comprometer o desenvolvimento da face e das arcadas dentárias.
Crianças que tem essa síndrome costumam apresentar alguns sintomas. Eles são:
Isso não significa que seu filho irá apresentar todos os sintomas de uma vez. Por isso é importante estar atento: quanto mais cedo o diagnóstico, melhor a qualidade de vida para a criança. Alguns pacientes que manifestam a respiração bucal sofrem, na realidade, com alterações orgânicas que resultam em uma obstrução nasal. Assim eles respiram pela boca, ao invés de pelo nariz. Essas alterações podem ser: hipertrofia de adenoides e de amígdalas, desvio de septo, alergias, rinite, sinusite e bronquite.
A longo prazo, a respiração bucal pode acarretar prejuízos muitas vezes irrecuperáveis. Por exemplo: alterações musculares e ósseas da face, do tórax, e na postura que é influenciada diretamente pela posição da mandíbula. A relação entre as arcadas dentárias determina uma posição espacial do crânio. E ele acaba por compensar a sua alteração mudando o posicionamento da coluna cervical, da cintura pélvica, dos joelhos e por fim dos pés.
Prevenção é a conduta terapêutica, antes ou durante a enfermidade, para impedir que ela se instale e/ou progrida a fim de alcançar a cura parcial ou total. Para impedir a instalação da respiração bucal e corrigir suas sequelas é essencial orientar e estimular o seu filho. Converse sobre a respiração nasal, a amamentação natural e a mastigação de alimentos secos e duros, além de ensinar os efeitos nocivos dos hábitos bucais.
O tratamento para a respiração bucal é ainda mais benéfico para as crianças se a condição for diagnosticada em seu início. O odontopediatra pode verificar se há sinais de respiração oral, se as amígdalas estão inchadas e se o rosto e a boca são estreitos. O ortodontista pode usar aparelhos de expansão para ajudar a ampliar o tórax e abrir passagens das vias aéreas nasais. Também é fundamental que o dentista trabalhe em conjunto com um otorrinolaringologista e um fonoaudiólogo para a reeducação muscular e respiratória.
Descubra o aparelho ortodôntico
que só você sabe que usa
